Psoriasis o liquen escamosoEs una enfermedad crónica que afecta a la piel y sus apéndices: uñas y cabello. Se caracteriza por períodos de deterioro (recaídas) y bienestar temporal, cuando las manifestaciones de la enfermedad disminuyen. Esta enfermedad no es contagiosa y el paciente no es peligroso para los demás. Porque la aparición de psoriasis no está asociada a microorganismos.
La psoriasis ocurre con mayor frecuencia entre los 15 y los 45 años. Las personas de piel clara son más susceptibles. En los países desarrollados, el número de pacientes con psoriasis alcanza el 2-4% de la población. Cada veinticinco habitantes de la tierra en todos los continentes lo padece.
Un gran número de instituciones médicas se están ocupando de este problema. Por tanto, la psoriasis ha sido reconocida como la enfermedad más estudiada. Pero aún así, esta enfermedad no se comprende completamente. Oficialmente, se considera incurable y plantea muchas preguntas.
La psoriasis es causada por las propias células inmunitarias del cuerpo. Se elevan desde las capas inferiores de la piel a las superiores, provocando inflamación, proliferación de células epidérmicas y formación de pequeños capilares.
Las manifestaciones de la psoriasis en la piel son bastante variadas. Muy a menudo, la enfermedad causa la aparición de manchas rojas: placas psoriásicas. Están secos al tacto, se elevan por encima de la superficie de la piel y están cubiertos con una capa blanca.
Tipos de psoriasis
La enfermedad se divide en dos grandes grupos: psoriasis pustulosa y no pustulosa.
Psoriasis no pustulosa
- psoriasis ordinaria (vulgar) o simple (psoriasis en placas, psoriasis crónica estable)
- eritrodermia psoriásica o psoriasis eritrodérmica
Psoriasis pustulosa
- psoriasis pustulosa von Tsumbusch o psoriasis pustulosa generalizada
- psoriasis palmoplantar (psoriasis pustulosa de las extremidades, pustulosis palmoplantar persistente crónica)
- psoriasis pustulosa anular
- psoriasis palmoplantar
- impétigo psoriásico herpetiforme
Además, se distinguen estos tipos de psoriasis.
- psoriasis seborreica
- psoriasis de superficies flexoras y pliegues cutáneos
- Psoriasis de la servilleta
- psoriasis inducida por fármacos
Según la gravedad, se distinguen tales formas de psoriasis.
- Leve: afecta menos del 3% de la piel.
- Moderado: entre el 3 y el 10% de la piel está cubierta de placas psoriásicas.
- Grave: hay lesiones en las articulaciones o más del 10% de la piel está afectada.
Causas de la psoriasis

Hasta la fecha, no existe una respuesta inequívoca a la pregunta: "¿por qué aparece la psoriasis? "Los científicos han propuesto varias teorías.
- La psoriasis es una enfermedad autoinmune. Se basa en un mal funcionamiento del sistema inmunológico. Las células inmunes de los T-killers y T-helpers, cuya función es proteger al cuerpo de virus, bacterias y células tumorales, por alguna razón penetran en las capas superiores de la piel. Aquí producen mediadores inflamatorios, sustancias que "desencadenan" la respuesta inflamatoria. Da como resultado una mayor división de las células de la piel y su multiplicación (proliferación).
- La psoriasis es una enfermedad causada por un crecimiento, división y maduración deficiente de las células epiteliales: los queratinocitos. El resultado de tales cambios en la piel es un ataque de las células inmunes de los linfocitos T y macrófagos a las células de la piel enfermas.
Factores que contribuyen al desarrollo de la psoriasis.
Los médicos han observado una serie de factores que pueden provocar la aparición de la enfermedad. Por supuesto, la psoriasis ocurre con mayor frecuencia si varias de estas afecciones actúan sobre el cuerpo a la vez.
- Predisposición hereditaria.Existe una versión de que los genes que son responsables del sistema inmunológico y de la función de los linfocitos T son portadores de la enfermedad. Por lo tanto, los padres que padecen psoriasis tienen más probabilidades de tener hijos que desarrollen los mismos síntomas.
- Piel fina y seca. . . Se observó que las personas con tales características de piel se enferman con más frecuencia que aquellas con piel grasa y bien hidratada. Probablemente esto se deba a las funciones protectoras del sebo y las características estructurales de la piel.
- Irritantes externos. . . Un alto porcentaje de pacientes se encuentran entre aquellas personas que están constantemente en contacto con soluciones alcohólicas, disolventes, productos químicos domésticos, cosméticos (lociones, cremas de manos).
- Higiene excesiva- un amor excesivo por la limpieza también socava las propiedades protectoras de la piel. Los jabones, geles de ducha y toallitas limpian la barrera protectora natural y dejan heridas microscópicas.
- Malos hábitos- La adicción al alcohol, el tabaquismo y las drogas es perjudicial para la piel. Su nutrición y suministro de sangre se están deteriorando.
- VIH- Los pacientes con sida son más propensos a la psoriasis. Los científicos no pueden explicar este fenómeno. El hecho es que la psoriasis es causada por una mayor actividad de los linfocitos y, con el SIDA, su número disminuye.
- Medicamentos- la ingesta de determinados medicamentos puede provocar enfermedades. Entre ellos: betabloqueantes, antidepresivos, anticonvulsivos y antipalúdicos, carbonato de litio.
- Infecciones (hongos y estafilococos). . . Muy a menudo, hubo casos en los que la psoriasis apareció inmediatamente después de las infecciones por hongos o enfermedades causadas por estreptococos.
- Moviente- un cambio en el clima o incluso una estación del año, la degradación ambiental puede ser un desencadenante de esta enfermedad.
- Estrés- Fuerte trastorno emocional o estrés físico (periodos prolongados de hipotermia, sobrecalentamiento, accidentes) preceden a la aparición de los primeros síntomas de la psoriasis.
- Trauma- Efecto constante sobre la piel: presión, fricción, rascado. Un trauma tan regular puede hacer que aparezcan las primeras placas psoriásicas en este lugar.
- Condiciones alérgicas- Las erupciones cutáneas alérgicas y los procesos que ocurren en este caso, en todas las capas de la piel, también aumentan el riesgo de enfermedad.
¿Cuáles son los signos y síntomas de la psoriasis?
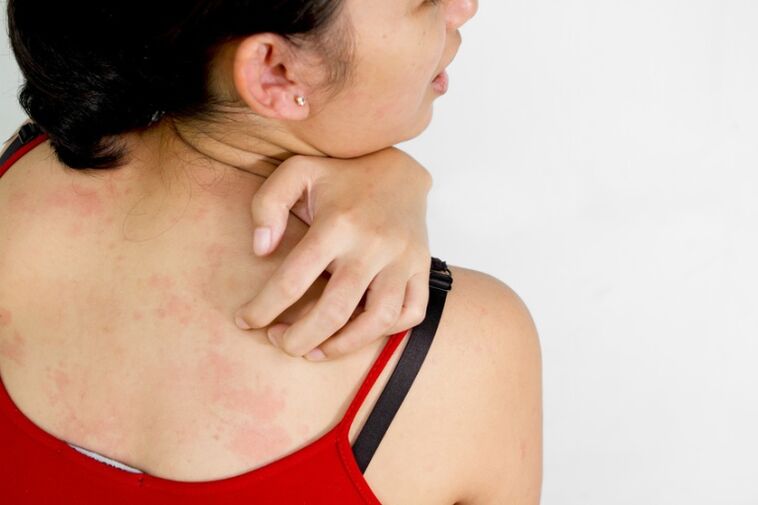
La psoriasis es una enfermedad sistémica que afecta más que solo la piel y las uñas. Afecta a las articulaciones, tendones y columna, sistemas inmunológico, nervioso y endocrino.
Pero aún así, las principales manifestaciones de la enfermedad ocurren en la piel. El nombre de liquen escamoso transmite con bastante precisión los síntomas de la psoriasis. Las primeras manifestaciones son a menudo pápulas de color rosa o rojo brillante de la forma redondeada correcta, cubiertas de escamas: placas psoriásicas. Se ubican simétricamente, principalmente en las superficies extensoras, zona lumbar y cuero cabelludo. Pero pueden afectar cualquier parte de la piel y la mucosa genital. Su tamaño va desde unos pocos milímetros, en las etapas iniciales, hasta diez centímetros o más.
Dependiendo de las características de la erupción, talformas de psoriasis:
- Psoriasis con picaduras: el tamaño de los elementos es menor que la cabeza de un alfiler.
- Psoriasis guttata: las pápulas tienen forma de lágrima y alcanzan el tamaño de un grano de lenteja.
- Psoriasis en monedas: las placas crecen hasta 3-5 mm y tienen bordes redondeados.
También distinguen las formas de la erupción, cuando sus elementos se encuentran en forma de anillos, arcos y guirnaldas, mapas geográficos con bordes desiguales.
Las pápulas están cubiertas con una capa escamosa que se puede quitar fácilmente. Consiste en células queratinizadas de la epidermis. Las placas psoriásicas comienzan a cubrirse con escamas desde el centro, luego la placa se extiende hacia los bordes. Su aspecto suelto y ligero se debe a que las células queratinizadas están impregnadas de espacios llenos de aire. Se puede formar un anillo rosado alrededor de los elementos; esta es un área de inflamación, una zona de crecimiento de placa. La piel alrededor de los elementos de la erupción no cambia.
Psoriasis del cuero cabelludorepresenta placas psoriásicas que se elevan significativamente por encima de la piel circundante. Están densamente cubiertos de escamas parecidas a la caspa. En este caso, el cabello no se ve afectado. Las erupciones pueden ocurrir no solo debajo del cabello, sino también en la piel suave, en el cuello y detrás de las orejas. Estos cambios se explican por la división activa de los queratinocitos en las áreas afectadas.
Psoriasis de pies y palmasprovoca un fuerte engrosamiento del estrato córneo de la piel en estas zonas del cuerpo. La piel se vuelve gruesa, áspera. Las grietas a menudo lo penetran. Esto es causado por una división celular intensiva, que se multiplica 8 veces más rápido de lo habitual, pero no se elimina a tiempo de la superficie de la piel.
Psoriasis de uñasdifiere en una variedad de síntomas. Pero los más importantes son dos tipos principales de daños en las placas ungueales:
- Por el tipo de "dedal". Se forman pequeños hoyos en la placa de la uña, similares a las marcas de pinchazos de aguja.
- Por tipo de onicomicosis. Las lesiones se parecen a los hongos en las uñas. Las uñas se espesan, cambian de color, se desprenden. Una pápula psoriásica rodeada por un borde rojo es visible a través de la placa de la uña. Parece una mancha de aceite que brilla a través de la uña.
Los síntomas y signos de la psoriasis dependen de la etapa de la enfermedad, que se reemplazan cíclicamente a lo largo del año. Por lo tanto, la mayoría de los pacientes tienen una enfermedad de tipo "invierno", cuando la exacerbación se produce en el período otoño-invierno. Una mejora de la condición en verano se debe al hecho de que la luz ultravioleta del sol tiene un efecto terapéutico. Pero algunos pacientes sufren del tipo "verano".
Existen tales etapas del curso de la psoriasis:
- progresivo: la aparición de nuevos elementos, el crecimiento activo de las placas existentes, la implicidad de la zona de crecimiento rosada a su alrededor, la descamación intensa y la picazón.
- estacionario: detiene el crecimiento de pápulas, ausencia de nuevas erupciones, pliegue fino de la capa superior de la piel alrededor de las placas psoriásicas.
- regresando: la ausencia de descamación, la desaparición de las placas y la aparición en su lugar de áreas de pigmentación, indican la atenuación del proceso.
¿Cómo se ven las erupciones cutáneas con la psoriasis?
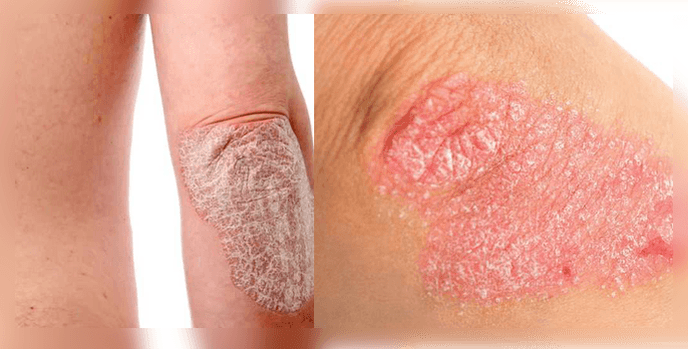
Cada organismo es individual y reacciona de manera diferente a la enfermedad. Por tanto, la naturaleza de la erupción puede ser muy variada. Esto explica la variedad de formas y tipos de psoriasis.
Sin embargo, para la mayoría de las personas, los síntomas de la psoriasis son similares. Estos son puntos rojos: placas psoriásicas que se elevan 1-3 mm por encima del nivel de la piel sana. Su aparición se debe al hecho de que las células de la capa superficial de la piel, los queratinocitos, se dividen de manera muy activa, sin tener tiempo de madurar y convertirse en células epiteliales de pleno derecho. Como resultado de este aumento del crecimiento patológico, ciertas áreas de la piel se vuelven más gruesas. Esto se debe al hecho de que las células inmunitarias liberan sustancias químicas que provocan inflamación en la piel.
Desde arriba, las placas se pueden cubrir con una flor gris, plateada o amarillenta, que parece parafina. Por lo tanto, obtuvieron el nombre - "lagos de parafina". Se trata de células epiteliales queratinizadas, cuyo rechazo se ve afectado y se acumulan en la superficie de la zona cutánea afectada.
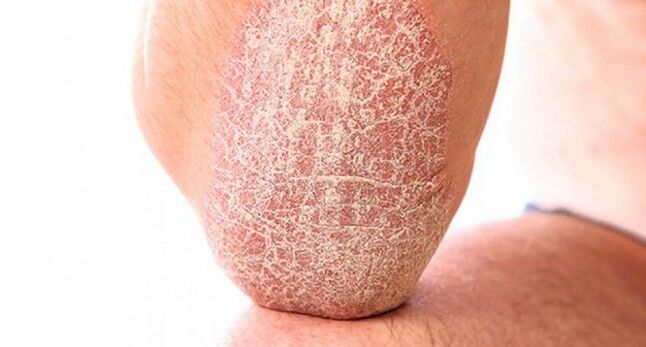
Las manchas son escamosas, más calientes que el resto de la piel y pueden crecer hasta alcanzar un tamaño grande. A menudo, el paciente siente una picazón intensa en este lugar. Esto se debe al hecho de que, en el contexto del proceso inflamatorio, se produce una cascada de reacciones neurorreflejas y una reacción alérgica.
Otro tipo de elemento son las pápulas. Estos son pequeños elementos de una erupción que se asemejan a un tubérculo. El tamaño es de aproximadamente 1 mm. En el medio no hay cavidad llena de contenido. A menudo se encuentran en las articulaciones de la rodilla y el codo. Permanecen incluso durante los períodos en que la enfermedad retrocede.
Durante las exacerbaciones, los elementos de la erupción crecen gradualmente en ancho y se fusionan con las placas vecinas. Durante los períodos de mejoría (remisión), las manchas comienzan a aclararse desde la mitad. Poco a poco toman la forma de un anillo y pueden disolverse por completo. Después de las placas, queda un rastro en el cuerpo: la pigmentación. Puede ser significativamente más clara o más oscura que la piel circundante. Después de que una persona se broncea, el tono de la piel generalmente se nivela.
¿Cómo se ven las lesiones de las uñas en la psoriasis?
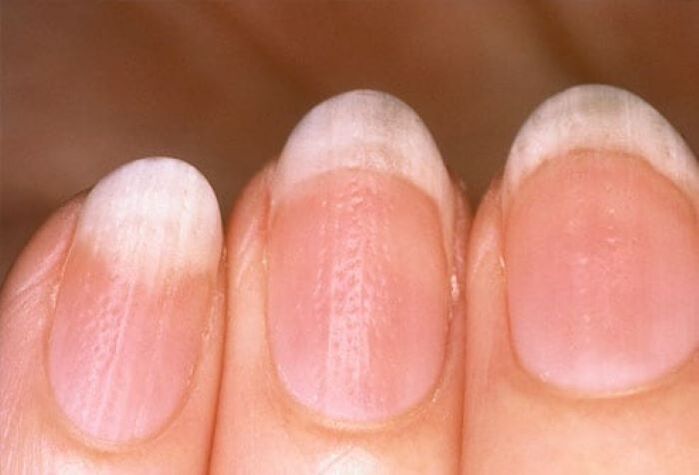
La psoriasis ungueal es similar a una infección micótica de la placa ungueal. Para un diagnóstico correcto, es necesario realizar un análisis de laboratorio. Los cambios pueden afectar solo una uña o todas a la vez y son muy diversos. Ocurren en el 10-15% de los pacientes. El daño en las uñas suele ir acompañado de dolor en las articulaciones causado por la psoriasis. En este caso, es posible que no haya erupciones cutáneas.
La psoriasis de la uña tiene varias etapas:
- puntos deprimidos - uña dedal
- ranuras deprimidas longitudinales
- compresión transversal en el centro de la uña, estos primeros signos están asociados con daños en la raíz de la uña: la matriz de la uña
- "Manchas de aceite" manchas rosadas de forma irregular que se ven a través de la uña: se trata de la acumulación de líquido seroso debajo de la uña
- la uña se vuelve opaca, turbia, amarilla y engrosada debido a trastornos circulatorios
- la placa de la uña adquiere la apariencia de una garra de pájaro, que se acompaña de dolor. Esto se debe al hecho de que el proceso captura las terminaciones nerviosas.
Las lesiones ungueales comienzan desde el borde y se mueven gradualmente hacia la raíz, cubriendo toda la superficie. Los trastornos de la microcirculación provocan un enturbiamiento de la uña y un cambio en su color de amarillo a azulado.
Si encuentra síntomas similares en usted mismo, no se diagnostique. Los cambios similares pueden deberse a otras razones: hongos, traumatismos y suministro de sangre deficiente.
¿La psoriasis es contagiosa?
A menudo, esta pregunta la hacen quienes acaban de ser diagnosticados con la enfermedad y los conocidos del paciente. Los científicos le dan una respuesta inequívoca. La psoriasis no es contagiosa y una persona enferma es absolutamente segura para los demás. Esto se debe a que la psoriasis no es causada por un virus o una bacteria, sino por glóbulos blancos agresivos. Estas propias células inmunitarias, por razones desconocidas, atacan las células de la piel y provocan inflamación de la piel. El resultado de este proceso son erupciones y engrosamiento de la piel en algunos lugares (placas psoriásicas).
¿Cómo se trata la psoriasis?
El tratamiento de la psoriasis depende de la forma y el estadio de la enfermedad y de la sensibilidad a los fármacos. La medicina tradicional se centra en el uso de drogas. El tratamiento se inicia con preparaciones locales que actúan sobre la piel afectada. Así, intentan evitar los efectos secundarios que se producen al tomar medicamentos por vía oral. A continuación se describen más detalles sobre el uso de remedios locales. Detengámonos ahora en píldoras y cápsulas.
Existe una técnica en la que, en primer lugar, al paciente se le ofrecen medicamentos más suaves con el menor número de efectos secundarios. Si no son efectivos, se reemplazan por otros más potentes, y así sucesivamente. Incluso en el caso de que el tratamiento sea adecuado para el paciente, después de un tiempo se cambia. El hecho es que el cuerpo se acostumbra gradualmente a la droga y su efecto disminuye.
Los fármacos sistémicos orales son muy eficaces. Se prescriben para las etapas moderadas y graves de la enfermedad. Ayudan incluso a aquellos pacientes para los que el tratamiento con otros medios no ha dado un resultado positivo. Sin embargo, tienen desventajas importantes: pueden causar efectos secundarios graves y, después de la abolición de estos fondos, la condición empeora nuevamente.
| Grupo de medicamentos | Forma de dosificación y efecto de la droga en el cuerpo. |
| Retinoides: derivados de la vitamina A | Influye en la maduración de la capa superficial de la piel y elimina las alteraciones en este proceso provocadas por la psoriasis. Forma de liberación - cápsulas. Posología según el esquema, según la etapa, 30-75 mg / día. Reduce la tasa de división de los queratinocitos, promueve la maduración normal y la diferenciación de las células. Disponible en cápsulas. La dosis diaria es de 25 a 50 mg. |
| Inmunosupresores: medicamentos que reducen la actividad del sistema inmunológico. | Reduce la actividad de los linfocitos T, que provocan una mayor división de las células de la piel. Solución esterilizada en ampollas. La dosis inicial cuando se administra en una vena es de 3-5 mg / kg por día, para la administración oral - 10-15 mg / kg por día. |
| Medicamentos para el tratamiento de neoplasias malignas (citostáticos). | Inhibe el crecimiento excesivo y la reproducción de células atípicas de la epidermis. Disponible en tabletas. Asigne 2. 5-5. 0 mg por vía oral, 2-3 veces al día, 1 vez a la semana. |
Los tratamientos de fisioterapia para la psoriasis son muy eficaces. Aportan un alivio significativo a los pacientes, detienen la progresión de la enfermedad y, en algunos casos, sirven como un sustituto seguro de los medicamentos.
| Método de fisioterapia | Efectos en el cuerpo |
| Terapia PUVA o fotoquimioterapia | Combinación de irradiación ultravioleta de onda larga y un fotosensibilizador interno. El curso es de 20-30 procedimientos. El método se basa en el hecho de que los rayos UV penetran profundamente en la piel. El fotosensibilizador inhibe la síntesis de ADN de las células de la piel y la velocidad de su división. Para el tratamiento se utilizan instalaciones o cabinas especiales. |
| Fototerapia selectiva (S. F. T) | Irradiación de la piel con rayos ultravioleta con una longitud de onda de 280-320 nm. El curso es de 15 a 35 procedimientos. Se requiere una cabina especial para la terapia. |
| Tratamiento UV monocromático | Exposición a cada foco por separado con un láser o una lámpara de fuente de radiación UV. Permite irradiar focos incluso en lugares de difícil acceso, sin afectar la piel sana. Se prescribe en los casos en que menos del 10% de la piel se vea afectada. El curso del tratamiento es de 15 a 30 procedimientos. |
| Terapia con láser | Para el tratamiento de las erupciones se utiliza radiación láser con diferentes longitudes de onda. El láser promueve la rápida reabsorción de las placas psoriásicas, protege contra la aparición de cicatrices en su lugar. El médico determina la cantidad de procedimientos individualmente para cada paciente. |
| Electrosueño | El procedimiento se lleva a cabo en un dispositivo que se basa en un efecto leve en el cerebro con impulsos eléctricos débiles. Duración 20-60 minutos. El número de procedimientos es de 10 a 12. El electrosueño tiene un efecto calmante. Como resultado, la actividad del sistema nervioso se normaliza, las placas comienzan a disolverse y un período de bienestar comienza más rápido. |
| Magnetoterapia | El tratamiento con campos magnéticos tiene un efecto beneficioso sobre el estado general. Disminuye el picor e inflamación de la piel, la hinchazón y el dolor en las articulaciones, mejora el estado psicoemocional. El aparato Betatron se utiliza para el tratamiento. La duración del procedimiento es de 20 minutos. Número por curso 10-15. |
| Terapia de ultrasonido | Se utiliza como analgésico, antipruriginoso y descongestionante. Favorece la reabsorción de cicatrices. El procedimiento se puede combinar con la administración de medicamentos (fonoforesis). La duración de la exposición a un área es de 15 minutos. Para obtener un efecto terapéutico, se requieren 7-14 sesiones. |
| Hipertermia | Calentar telas a una temperatura de 40 grados usando almohadas especiales con una mezcla térmica. Este efecto en el cuerpo normaliza el funcionamiento del sistema inmunológico y reduce el ataque a la piel. La duración del procedimiento es de aproximadamente 2 horas. Su número lo determina el médico. |
| Tratamiento de veneno de abeja | La sustancia se introduce en el cuerpo mediante un aparato de electroforesis o ultrasonido. Se consigue un efecto antiinflamatorio, absorbible y antipruriginoso. El metabolismo se normaliza. El número mínimo de procedimientos es 10. |
Es muy importante que las personas con líquenes escamosos sigan una dieta. Los trastornos alimentarios pueden agravar la enfermedad. El menú debe ser rico en vitaminas y al mismo tiempo simple. Debe dar descanso a los intestinos y al hígado, y tampoco alergizar al cuerpo.
| Productos permitidos | Alimentos prohibidos |
| Verduras (calabaza, sandía, remolacha, zanahoria, papa, rábano) | Grasas animales |
| Frutas (albaricoques, melocotones, manzanas), jugos | Alcohol |
| Bayas (excepto frutos rojos: fresas, frambuesas, grosellas rojas) | Carne grasa (cerdo, pato) |
| Hierbas frescas | Carnes ahumadas |
| Carne magra (ternera, ternera, conejo, pavo) no más de 200 g por día | pescado rojo |
| Queso, requesón, productos lácteos. | Bebidas carbonatadas y café. |
| Nueces | Huevos |
| Variedades de pescado bajas en grasa | Helados y batidos |
| Algas marinas | Cantidad mínima de confitería y azúcar. |
| Pan integral | Mantequilla y hojaldre |
Para limpiar el organismo de toxinas y productos metabólicos, es necesario realizar días de ayuno dos veces por semana. Recomiendan kéfir, manzana, vegetales.
¿Qué ungüentos son eficaces para tratar la psoriasis?
El uso de ungüentos para la psoriasis aporta el mayor efecto en comparación con otras preparaciones externas. Los componentes de la pomada no permanecen en la superficie de la placa, sino que suavizan las escamas y penetran en la piel.
Hay una gran cantidad de ungüentos disponibles para tratar la psoriasis. En las primeras etapas, nombrarungüentos no hormonales.
En el caso de que el tratamiento no haya dado el efecto esperado, prescribaungüentos hormonales. . . El tratamiento comienza con medicamentos más ligeros que tienen efectos secundarios mínimos. Si no se ha logrado una mejora, se prescriben ungüentos más fuertes con glucocorticosteroides.
| Nombre de la pomada | Acción farmacológica | Efectos secundarios |
| Ungüentos débiles | Suprime el aumento de la actividad de los leucocitos, previene su movimiento hacia la piel, elimina la sensación de opresión y picazón. | Hinchazón de la piel, picor, enrojecimiento. |
| Ungüentos moderados | Tiene efectos antiinflamatorios, antialérgicos, antiedematosos, antipruriginosos. Indicado para pacientes con formas exudativas de psoriasis, reduce el sangrado. Aplicar en una capa fina en áreas limitadas 2-3 veces al día. El tratamiento dura de 10 a 14 días. | Acné esteroide, atrofia y estiramiento de la piel, ardor, picazón, hipopigmentación. |
| Ungüentos fuertes | Agente local antiinflamatorio, antipruriginoso y antialérgico. Reduce la humedad de la piel. Aplicar en la zona afectada 2-3 veces al día durante un máximo de dos semanas. Se usa durante una exacerbación. | Atrofia cutánea. |
| Ungüentos muy fuertes | Tiene un fuerte efecto antipruriginoso y antialérgico. Ralentiza los procesos de división celular y queratinización. Aplicar 1-2 veces al día durante no más de dos semanas por curso. | Acné, caída del cabello, atrofia cutánea. No lo use para la psoriasis pustulosa y en placas diseminada. |
Las empresas farmacéuticas producen muchos medicamentos en forma de ungüentos. El médico selecciona individualmente el medicamento para el paciente y, si es necesario, lo cambia por uno más fuerte.
No olvide que en ningún caso con psoriasis debe ignorar las visitas al médico. Después de todo, esta enfermedad puede ocultar la etapa inicial del cáncer de piel.
La elección de un régimen de tratamiento para la psoriasis es un proceso largo que implica mucho ensayo y error. No se desespere si no encuentra "su" medicamento de inmediato. Recuerde que muchas personas logran una mejoría duradera cuando la enfermedad no reaparece en años. Usted puede hacerlo también!

























